Rapport
d’activité
2020
ÉDITOS
Chiffres clés
Rétrospective
Projets
L'enjeu ieSS : l'utilisateur
Communication
ÉDITOS

Charles Guépratte
Président de Innovation e-Santé SUD
“2020 a rappelé plus que jamais que le digital se devait d’être au service de l’exercice de nos activités, dans l’intérêt de la prise en charge de nos patients :
- faciliter et garantir l’accès à la santé, offrir des prises en charges complètes et de qualité,
- avec des outils ergonomiques, facilitants et sécurisés.
Toute l’équipe du GIP Innovation e-Santé Sud, que je salue, a œuvré au quotidien en ce sens, accompagnant ainsi l’ensemble des acteurs de la région PACA.
Dans ce cadre, en synergie avec les professionnels de santé, la mise en œuvre d’un outil de coordination et communication – e-Parcours / Azurezo – a été initiée. Une solution de Télémédecine et une Cellule d’Appui de Protection des Systèmes Informatiques – CAPSI – sont également disponibles à la demande.
Je suis fier de constater, qu’avec le soutien et l’expertise de ieSS, notre territoire s’inscrit désormais dans une démarche de parcours de santé, de soins et de vie.
Ce qui présage d’un futur encore riche d’innovation, d’échanges, de créativité source de nouvelles performances.”

Benoît Bresson
Directeur de Innovation e-Santé Sud
“En tout premier lieu, je tiens à saluer aujourd’hui pour leur engagement auprès des patients, l’ensemble des acteurs de santé, et leur faire part de mon profond respect.
Cette crise sanitaire a permis de mettre en lumière, la nécessité pour nous tous, d’agir en cohésion, cohérence et continuité. En cela, la mission du GIP ieSS est d’accompagner la coordination et la communication au sein des écosystèmes, quelles que soient leurs spécificités, pour améliorer les performances et offrir la meilleure qualité de service possible.
En parallèle de cette crise, le virage numérique continue son accélération et nous poursuivons nos travaux pour soutenir les ambitions du Projet Régional de Santé de l’ARS, du Ségur de la santé et de la feuille de route de l’ANS. Nos efforts se concentrent autour des sujets prioritaires que sont notamment la sécurité des systèmes d’information et la protection des données, la mise en œuvre d’un marché sur le réseau sécurisé haut débit de santé, le déploiement d’outils de coordination à destination des professionnels de santé – Azurezo -, la mise en œuvre de l’INS, l’accompagnement au développement des usages du DMP, les travaux sur la mise en place d’un dispositif régional de Pilotage des Parcours de Santé et bien d’autres.
Notre propre transformation structurelle et culturelle se veut être un soutien organisationnel au service des usages et des professionnels.“

Chiffres clés
Rétrospective
Les faits marquants de l’année 2020
Lorsque l’on pense à l’année 2020, un mot résonne : COVID.
La propagation du virus, l’état d’urgence sanitaire et les périodes de confinement ont rythmé la vie des français durant toute cette année. De leur côté, les professionnels de santé, qu’ils travaillent en établissement ou en libéral, ont relevé le challenge imposé par le virus. Les services de réanimation des établissements, ont été saturés, les personnels épuisés. Le combat était le même dans les structures médico-sociales afin de protéger les usagers. Les ARS ont mis toute leur énergie pour organiser cette mobilisation des acteurs, suivre les cas contacts, …
Cette crise sanitaire a fait émerger de nouveaux besoins liés aux outils numériques. La téléconsultation est devenue incontournable pour pouvoir suivre les patients positifs. Disposer d’un outil de communication instantanée entre les différents professionnels est également devenu primordial, que ce soit pour échanger des informations à un instant T au sein de groupes pluriprofessionnels, pour être rapidement mis en relation avec le bon contact, pour demander une prise en charge sur un secteur particulier, etc. Le décloisonnement entre les différentes professions s’est ainsi amorcé.
En reconnaissance pour « le dévouement des soignants »*, les conclusions du Ségur de la santé ont été rendues au mois de juillet. « La revalorisation des carrières certes, parce que la fiche de paie n’est pas un tabou, mais aussi l’organisation des soins dans les territoires, les études en santé, l’investissement, le numérique en santé, la gouvernance et la participation des soignants aux prises de décision, la lutte contre les inégalités de santé, la psychiatrie, la recherche, mais aussi la santé des personnes âgées et en situation de handicap : autant de questions qui ont été au cœur du Ségur de la santé. »*
Les principales conclusion du Ségur de la santé sont données :
- 19 milliards d’euros d’investissement dans le système de santé pour améliorer la prise en charge des patients et le quotidien des soignants.
- 8,2 milliards d’euros par an pour revaloriser les métiers des établissements de santé et des EHPAD, et reconnaître l’engagement des soignants au service de la santé des Français.
- 15 000 recrutements à l’hôpital public.
- Accélérer la sortie du « tout T2A » (tarification à l’acte) et privilégier la qualité des soins.
- Financer l’ouverture ou la réouverture de 4000 lits « à la demande ».
- Mettre fin au mercenariat de l’intérim médical à l’hôpital public.
- Redonner toute sa place au service hospitalier au sein des établissements de santé.
- Former plus de soignants dans les filières paramédicales pour mieux prendre en charge les patients.
- Faciliter l’accès aux soins non-programmés et à l’exercice coordonné.
- Développer fortement la télésanté en s’appuyant sur les acquis de la crise pour mieux soigner les Français.
- Donner aux territoires les principaux leviers de l’investissement en santé dans l’intérêt de leurs habitants.
- Combattre les inégalités de santé.
*Olivier Véran, ministre des Solidarités et de la Santé ÉDITO DOSSIER DE PRESSE – JUILLET 2020
En octobre, pour mieux répondre aux enjeux du système de santé et à la stratégie de l’Agence du Numérique en Santé (ANS), les directions des 17 GRADeS (Groupements Régionaux d’Appui au Développement de la e-Santé) créent le Collège des GRADeS. Ce collège a pour objet de porter une vision commune et de dynamiser la collaboration entre GRADeS et avec les acteurs nationaux. La construction d’une vision collective, partagée, des priorités et des modes d’actions se poursuit avec l’ensemble des acteurs. Dans ce nouveau contexte, les GRADeS ont besoin de construire une vision commune des enjeux, des leviers et des freins et de la porter collectivement auprès des acteurs nationaux et institutions de l’e-santé. La création de cette instance représentative de tous les GRADeS permet de parler d’une seule voix, plus forte, et de faciliter les échanges avec les instances nationales du numérique en santé.
Projets
e-Parcours
PRÉSENTATION
Dans le cadre du volet numérique de la stratégie “Ma santé 2022”, le programme e-Parcours accompagne la transformation numérique du parcours de santé dans les territoires, en appui des professionnels exerçant dans les secteurs sanitaires, médico-sociaux et sociaux.
e-Parcours prévoit la mise à disposition, aux professionnels, d’un bouquet de services numériques de coordination. Son objectif : fluidifier le parcours de soin des patients.
QUI EST CONCERNÉ ?
Tous les professionnels du sanitaire, du médico-social et du social, qu’ils exercent dans une structure ou en libéral.
⇒ CONCRÈTEMENT, e-PARCOURS C’EST QUOI ?

Une messagerie sécurisée

Un dossier patient structuré, pour une connaissance partagée

Un agenda partagé

Un cercle de soin via la constitution d’une équipe autour de la prise en charge patient

Un annuaire des professionnels de santé à disposition
Les faits marquants
⇒ Les travaux de conceptualisation de la mise en œuvre sont initiés et en cours de réalisation avec les équipes institutionnelles et territoriales.
⇒ Plusieurs étapes de communications sont réalisées auprès des partenaires externes pour informer de l’avancement des différents travaux, mais aussi co-construire certaines parties du projet.
⇒ Un jury est composé de 20 membres, représentants des grandes instances et établissement de santé en région, convaincus et ambassadeurs du programme.
⇒ La maison PACA, alignée à la maison “ma santé 2022”, est construite.
⇒ 3 ateliers de travail, avec 35 CPTS réunies autour des enjeux et cibles du e-Parcours en région, sont animés.
⇒ Une organisation projet se structure pour assurer le déploiement sur 4 ans de la solution numérique.
⇒ Le 19 novembre 2020, la solution numérique qui sera déployée sur la région PACA est choisie à l’unanimité : SWORD.
Les réalisations
⇒ Recrutement de deux chefs de projets qui portent les actions du programme au quotidien.
⇒ Consensus et choix de la solution numérique régionale.
⇒ Sélection du cabinet de conseil en Assistance à la Maîtrise d’Ouvrage.
⇒ Ateliers de co-construction des solutions SI CPTS.
⇒ Travaux de collecte et d’organisation des déploiements.
⇒ Conférence régionale d’information auprès de 250 personnes.
Les chiffres clés
Entretiens avec les acteurs régionaux
ateliers regroupant
CPTS
Un Jury composé de
Membres
LES ENJEUX & DÉFIS EN RÉGION PACA
|
Coordination des parcours Faciliter la coordination usuelle et la gestion des parcours complexes et remédier aux ruptures de parcours. |
Mobilité Nécessaire dans certaines zones où l’accès aux soins est précaire et doit être renforcé. |
|
Spécificité des territoires Adaptation des déploiements aux différentes spécificités des territoires et prise en compte des disparités de l’offre de santé à l’échelle régionale. |
Ergonomie Accès de manière logique et fluide aux différentes informations sur le parcours de soin et l’intégration dans l’environnement des utilisateurs. |
|
Lien ville-hôpital Consolider et outiller les interactions entre les professionnels de santé de ville et les hôpitaux, pour éviter les ruptures de prises en charge. |
Services socles La consolidation des services socles régionaux et l’articulation avec les programmes nationaux aideront également le développement des services e-Parcours. |
|
Accompagnement des CPTS Identifier les leviers numériques au regard de leurs organisations et des spécificités de leurs territoires. |
Interopérabilité Intégration “sans-fil” de la plateforme e-Parcours avec les solutions logicielles des professionnels de Santé. |
L’équipe e-Parcours

Adrien Chodz'ko
Organisation, gestion de projet.

Marine Dunier
Créativité, relation terrain.

Eugénie Catania
Connaissance du terrain et des besoins.

Fabien Serra
Organisation, gestion de projet.
RETOUR SUR 2020 – Le mot de l’équipe
L’équipe a été constituée au début du mois de juillet 2020. Il nous a donc fallu, dans un premier temps, lire et comprendre l’énorme cahier des charges du projet ! Nous avons utilisé la facilitation graphique pour nous l’approprier. Le résultat produit, sous forme d’une maison, nous a beaucoup servi par la suite, pour présenter le projet de manière synthétique et concrète.
Par la suite, et c’est là le gros du travail de l’année, il y a eu la sélection du consortium. Tout au long de la sélection, nous avons appris à connaître les différents professionnels au service desquels nous travaillons, à comprendre leurs enjeux et leurs besoins. Ces travaux de groupe leur ont également permis de se connaître entre eux et de mieux comprendre les métiers et attentes de chacun.
Au final, à la fin de l’année, le comité de sélection multi-acteurs (représentants de PTA, CPTS, ESMS, établissement de santé, médecins et IDE libéraux, associations d’usagers) fait un choix unanime : la solution régionale sera celle proposée par SWORD.
Aujourd’hui, nous pouvons dire avec fierté que, en 4 mois, nous avons, avec les professionnels, choisi un outil qui est attendu depuis 2 ans.
Nous avons vraiment hâte de poursuivre ce projet, d’entrer dans le vif du sujet et de revenir sur le terrain pour faire de nombreux ateliers collaboratifs et proposer des réponses aux nombreuses attentes des professionnels !
L’équipe e-Parcours
Témoignage : le lien ville-hôpital
“Les difficultés qu’on a, en tant que libéraux (et je porte la voix de beaucoup d’infirmières, médecins et pharmaciens), ce sont les échanges d’informations entre l’hôpital et la ville.
Il existe pourtant les services de messageries sécurisées comme MSSanté (Mailiz), mais tous les services hospitaliers ne s’y sont pas mis. Quand un patient sort de l’hôpital, il y a un ou des diagnostics posés, certains examens qui ont été réalisés et parfois des modifications du traitement médicamenteux habituel. Nous avons besoin d’avoir ces informations en quasi instantané ; celles-ci sont nécessaires à la continuité des soins et la qualité des soins. Mais parfois, même souvent encore, nous recevons ces informations importantes en décalé de 15 jours, 3 semaines ou plus ! Et parfois des erreurs faites à l’hôpital ne sont connues du médecin que plusieurs jours après.
Cette problématique existe dans les deux sens. Certains patients rentrent à l’hôpital avec des mauvaises informations sur leurs traitements, antécédents ou symptômes qu’ils présentent. J’ai eu l’expérience d’un patient sortant de l’hôpital avec introduction d’un traitement anticoagulant. Je constate ce nouveau traitement sur l’ordonnance de sortie, 8 jours après son retour au domicile. Je n’ai pas de compte rendu disponible donc j’appelle l’hôpital pour comprendre pourquoi il est sous anticoagulants. A-t-il eut une embolie pulmonaire ? Fait une phlébite ? Le médecin hospitalier ne constate pas d’évènement justifiant la mise en route de ce type de traitement en relisant son dossier. Il me répond donc, que selon lui, le traitement était peut-être en place avant l’entrée à l’hôpital. Peut-être que ce traitement était sur un ancien compte rendu du patient ? Ou alors était-ce une erreur avec un autre patient ? J’ai trouvé cette situation assez grave !
Eux n’ont pas l’information à l’entrée et nous à la sortie. On se demande comment c’est encore possible de nos jours !”
Dr Céline Casta
Médecin généraliste – Présidente de la CPTS Nice Ouest Vallée
CAPSI
Sécurité des SI – Protection des données à caractère personnel
PRÉSENTATION
En 2019, l’ARS PACA a fait de la sécurité une des thématiques phares de son schéma directeur régional des systèmes d’information.
« L’enquête auprès des acteurs de santé de notre région a montré une forte hétérogénéité des acteurs en matière de sécurité informatique. Le secteur médico-social en particulier dispose de peu de ressources pour la sécurité informatique et pour l’informatique en général. Il est, de plus, difficile pour certains établissements de recruter des profils d’expertise en sécurité informatique alors que ceux-ci sont rares. En conséquence, les acteurs du territoire ont exprimé la volonté de bénéficier d’une aide « opérationnelle » de l’ARS afin de permettre la montée en maturité des structures sur ce sujet. »
Les objectifs régionaux en termes de sécurité sont ainsi fixés :
- Établir un état des lieux régional sur le niveau de sécurité et de conformité RGPD.
- Accompagner les acteurs de santé de la région PACA (hospitaliers, ville, médico-social et structures de coordination) dans leur démarche qui vise à atteindre un niveau de sécurité adapté à leur activité et à se mettre en conformité avec le RGPD.
Innovation e-Santé Sud (ieSS), la maîtrise d’ouvrage déléguée de l’ARS, est donc missionnée pour créer la cellule régionale pour la sécurité des systèmes d’information.
Fin 2019, ieSS annonce la création de CAPSI : Cellule d’Appui à la Protection des Systèmes d’Information.
QUI EST CONCERNÉ ?
Les établissements sanitaires et médico-sociaux, les structures de coordination et les professionnels de ville.
FAITS MARQUANT : l’offre de services
La co-élaboration de la trajectoire de services en matière de sécurité numérique et de protection des systèmes d’information avec les différentes catégories d’acteurs régionaux.
1. Pilotage sécurité
1.1 Politiques de sécurité
1.2 Organisation de la sécurité
1.3 Tableau de bord et indicateurs
1.4 Méthodologie de gestion des risques
2. Sensibilisation
2.1 Sensibilisation générale
2.2 Formations
3. Animation régionale
3.1 Clubs régionaux SSI et DPO
3.2 Journées régionales de la sécurité numérique
3.3 Plateforme régionale SSI
3.4 Annuaire régional SSI
4. Conformité
4.1 Information des usagers
4.2 Accompagnement à la mise en conformité (Niv 1)
4.2 Accompagnement à la mise en conformité (Niv 2)
5. Incidents et crises
5.1 Prévention autour des incidents
5.2 SOC régional
5.3 Cellule d’intervention régionale
5.4 Assurance cybersécurité
6. Outils et solutions
6.1 Accompagnement à l’achat
6.2 Bibliothèque des solutions techniques
6.3 Audit SSI des éditeurs
7. Conseil en sécurité
7.1 RSSI et DPO mutualisés
7.2 Veille SSI
7.3 Audit SSI
RÉALISATIONS
- Co-construction avec les représentants de l’écosystème régional de santé et médico-social d’une offre de services fondée sur une expression des besoins émanant de la voix de nos clients ;
- Evaluation de la maturité en matière de gouvernance et de mise en oeuvre de la sécurité numérique auprès de plusieurs dizaines d’établissements ;
- Réalisation de plusieurs ateliers destinés à permettre l’expression de besoins en matière d’appui des établissements dans le domaine de la sécurité numérique.

L’équipe CAPSI
Une équipe pluridisciplinaire, complémentaire et facilitatrice :

TATIANA RAK
Responsable juridique & DPO

PATRICE THIRIOT
RSSI – Offre régionale

DAMIEN BOREL
RSSI
RETOUR SUR 2020 : Le début de l’aventure CAPSI
Nous retenons 3 moments forts dans le projet CAPSI : la création de la cellule, les travaux de construction de l’offre avec Capgemini et le début de la mise en œuvre.
Au tout début du projet, fin 2019, nous avons dû trouver un nom et une identité graphique pour pouvoir officialiser la cellule. Ce moment est un bon souvenir ! Pour déterminer ces éléments, nous avons fait un atelier collaboratif avec notre service communication. Si l’expérience était sympathique, elle s’est aussi avérée bien moins évidente qu’on ne pouvait l’imaginer !
En 2020, nous avons principalement travaillé à l’élaboration de l’offre de service régionale, avec l’appui de la société Capgemini. Plusieurs ateliers se sont ainsi déroulés avec les représentants de l’écosystème régional sanitaire et médico-social pour définir une offre de services adaptée aux réels besoins des acteurs et à leurs différents niveaux de maturité.
La crise sanitaire nous a amenés à modifier notre organisation et notamment, à réaliser à distance de nombreuses séances de travail, initialement prévues en présentiel.
Le fait d’animer à distance les différents ateliers a été un challenge, mais aussi une opportunité qui nous a permis de regrouper de nombreux participants, qui n’auraient peut-être pas pu se rendre disponibles en présentiel. Les résultats ont été très concluants ; les contacts étaient chaleureux et nous avons constaté une participation très volontaire de nos interlocuteurs que nous tenons à remercier pour leur forte implication dans ce projet collectif.
Par ailleurs, n’oublions pas que les nouveaux modes d’organisation professionnelle induits par la crise sanitaire ont également été une opportunité rêvée pour les hackers, comme nous avons pu le constater dans l’actualité…
Nous entamons désormais l’année 2021. Elle s’annonce riche, avec une montée en charge progressive qui débute par les actions de sensibilisation. En accord avec l’ARS PACA, nous avons choisi de travailler sur cet axe de manière prioritaire car, si chacun devient acteur de sa sécurité, les actions engagées peuvent donner des résultats très rapides.
Nous espérons également réussir à fédérer au niveau régional des référents en matière de sécurité des systèmes d’information pour pouvoir mutualiser les efforts de réflexion sur des sujets complexes.
L’équipe CAPSI
Télémédecine
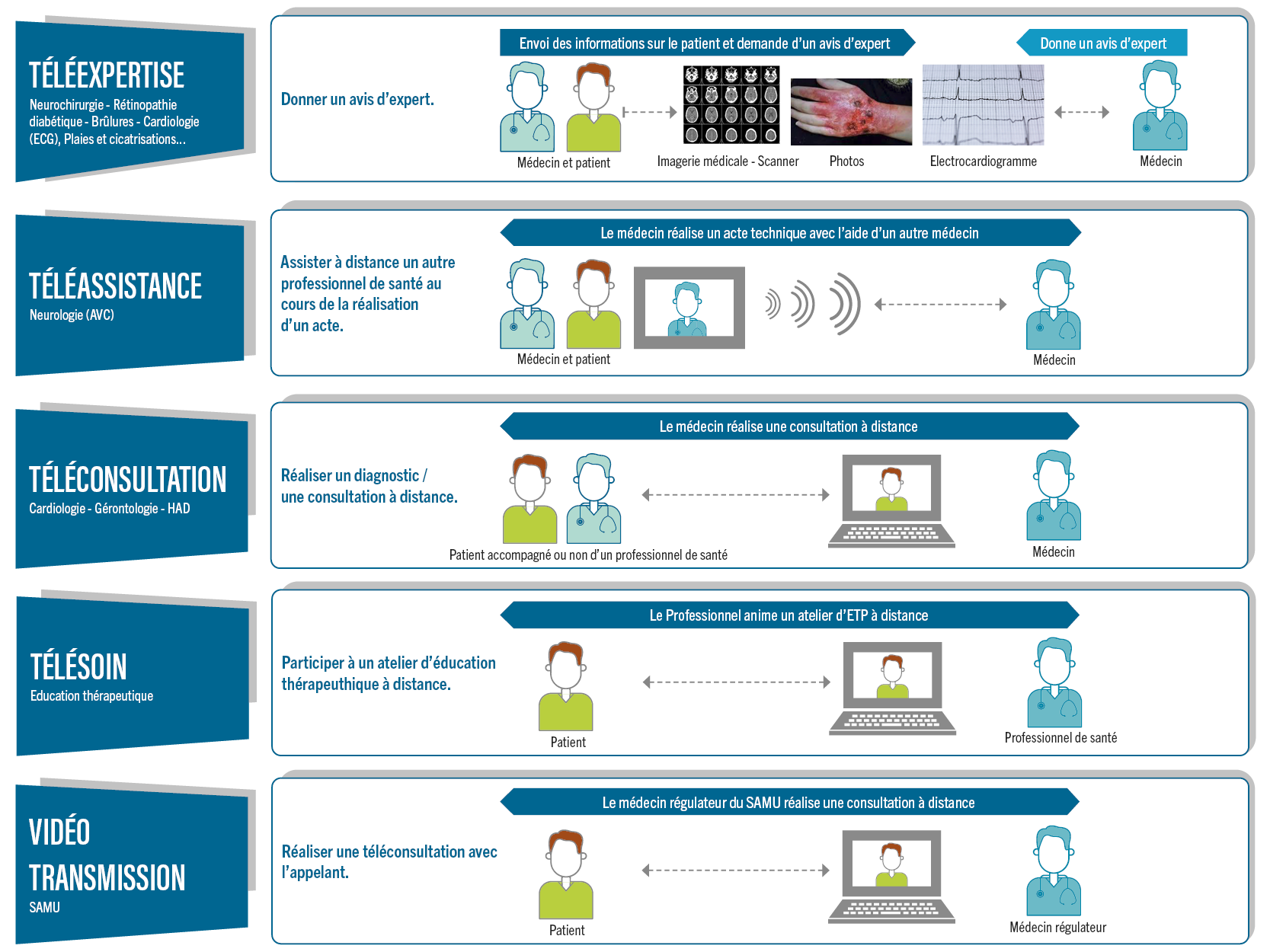
L’offre de télémédecine disponible sur le Portail de Santé PACA se décline en plusieurs solutions :
- La téléexpertise, pour solliciter l’avis d’un ou plusieurs professionnels médicaux, à distance.
- La téléconsultation, permettant de faire une consultation médicale à distance.
- La téléassistance, permettant à un professionnel médical d’assister, à distance, un autre professionnel de santé au cours de la réalisation d’un acte.
- La vidéo transmission, utilisée dans le cadre de la régulation médicale.
Cette offre répond aux besoins de plusieurs domaines médicaux tels que la neurochirurgie, la neurologie, la chirurgie cardiaque, la cancérologie, l’orthopédie, la dermatologie, les urgences pédiatriques, les soins palliatifs, la gérontologie, et bien d’autres.
QUI EST CONCERNÉ ?
Les professionnels de santé rattachés à un établissement de santé, un établissement médico-social ou à un cabinet libéral.
FAITS MARQUANTS
Plusieurs projets de télémédecine ont été initiés et déployés courant de l’année 2020 :
- Déploiement module de téléconsultations pour le CH de Montfavet : 1.091 téléconsultations réalisées
- Mise à jour du parc ORUBOX : 32 services d’urgence
- Ouverture de la téléconsultation vers le patient isolé à son domicile (gestion crise COVID) : 2.909 téléconsultations réalisées
- Déploiement d’un outil de vidéotransmission à la demande du SAMU 05 : en cours de test
Education Thérapeutique des Patients : début au mois de novembre 2020, pas de chiffre communiqué
RÉALISATIONS
Téléexpertise :
- 6216 demandes
- déploiement module de téléconsultations pour le CH de Montfavet : Création d’un formulaire spécifique avec un outil de visioconférence intégré permettant aux médecins psychiatres du CH de Montfavet de réaliser des téléconsultations avec leurs patients (1489 demandes) ;
Téléconsultation :
- 4 982 téléconsultations, dont 1737 via l’outil de télémédecine et 3245 via l’application de visio-conférence en ligne
- Ouverture de la téléconsultation vers le patient isolé à son domicile (gestion crise COVID) : ouverture à la médecine hospitalière et libérale du module de conférence en ligne permettant la réalisation de téléconsultations avec le patient isolé à son domicile afin d’éviter le déplacement de ce dernier vers les structures de soins.
Visioconférence : création d’un formulaire spécifique, auquel est associé l’outil de visioconférence, permettant aux médecins régulateurs du SAMU Centre 15 de réaliser une vidéotransmission avec le patient appelant, en l’invitant soit par mail soit par SMS.
Éducation Thérapeutique des Patients : permettre aux acteurs spécialisés dans l’Éducation Thérapeutique des Patients de réaliser via l’outil de conférence en ligne, des ateliers d’éducation auprès des patients à domicile.
CHIFFRES CLÉS 2020
330 établissements utilisant nos outils de télémédecine (EHPAD, CH, Cabinet libéraux..) en PACA déployés comme suit :
- 38 en Alpes-de-Haute-Provence (04) 11%
- 26 en Hautes-Alpes (05) 8%
- 19 en Alpes-Maritimes (06) 6%
- 128 en Bouches-du-Rhône (13) 39%
- 90 dans le Var (83) 27%
- 29 dans le Vaucluse (84) 9%
Téléconsultations
Téléexpertises
usages
Témoignage
“Le déploiement de la solution de visio/téléconférence dédiée au SAMU est effectif au travers d’un module spécifique sur le portail régional.
L’ensemble des médecins régulateurs a désormais accès à cet outil précieux et fonctionnel.
Nous tenons avec le Dr Jeanblanc, à remercier l’équipe du GRADeS, et en particulier madame Bouville, notre principale interlocutrice dans ce dossier.
La disponibilité de l’équipe a été totale dans les phases d’échanges, de test et de programmation, les délais prévus ont été largement respectés.
Ils nous assurent encore leur disponibilité dans la phase d’essai par l’ensemble des medecins régulateurs, notamment en cas de modifications nécessaires éventuelles.
L’outil est pour nous fonctionnel et répond au cahier des charges établi par la DGOS.”
Dr Pierre Visintini
Chef de service Urgences-SMUR-UHC, Directeur du SAMU 05, Responsable du pôle soins critiques – CHICAS Site de Gap

Carole Bouville
Assistante de projet télémédecine
“L’année 2020 a été riche en nouveaux déploiements dans les établissements de la région, avec une montée en charge des usages en psychiatrie.
Elle a bien sûr été marquée par la crise sanitaire. Avec l’arrivée de la COVID, nous avons dû repenser l’utilisation de certains de nos outils. Par exemple, jusqu’ici, la téléconsultation n’était possible que si le patient était accompagné d’un professionnel de santé.
Nous avons donc mis en place un nouvel outil destiné à la téléconsultation entre un patient isolé et un médecin. Ce module a été ajouté à l’outil TerCOVID et les utilisateurs nous en ont fait des retours très positifs.
La téléconsultation a été utilisée par la médecine libérale mais également la médecine hospitalière permettant la réalisation de téléconsultations avec le patient isolé à son domicile afin d’éviter le déplacement de ce dernier vers les structures de soins.
Vers la fin de l’été, nous avons été contacté par le SAMU 05, qui avait utilisé le module de téléconsultation. En cohérence avec Ma santé 2022, qui demande aux médecins régulateurs des SAMU de faire des téléconsultations, nous avons adapté l’outil existant, et co-construit, avec le SAMU 05, une version dédiée aux SAMU.
Les médecins régulateurs des SAMU 04, 05, 06 et 84 peuvent désormais réaliser une vidéotransmission avec le patient appelant en l’invitant soit par e-mail soit par SMS.
Au mois de septembre, nous avons ouvert la visioconférence aux dispositifs d’éducation thérapeutique, permettant aux acteurs spécialisés dans l’Éducation Thérapeutique des Patients de réaliser via cet outil des ateliers d’éducation auprès des patients à domicile.”
Nos autres projets
Relation client
La Voix du client & le Centre de services
Les faits marquants
⇒ Embauche d’une directrice de la relation et expérience clients (octobre 2020).
⇒ De nombreux déplacements pour une présence terrain accrue de ieSS et une forte attente dans ce sens exprimée par les acteurs de la Santé.
⇒ En mars 2020, le service d’assistance se transforme en un Centre de services regroupant l’assistance fonctionnelle et technique. Son rôle est d’accompagner les usagers dans la prise en charge des dysfonctionnements ainsi qu’au niveau de l’accompagnement fonctionnel (mises à jour, paramétrage, formations,…).
Les chiffres clés
⇒ 113 structures membres du GIP
⇒ Plus de 11 000 clients connectés au Portail de Santé PACA sur 2020
⇒ 100 % de complétude du ROR pour les ESMS PA
⇒ 15 000 tickets d’assistance traités cette année → 20 novembre 2020
⇒ 60% des demandes d’assistance sont clôturées dans la journée
⇒ Diffusion et animation quotidienne en interne des tableaux de bord “gestion des tickets”
⇒ Animation de 2 “ticket day” mensuel regroupant les équipes du Centre de services, les chargés de projets et les développeurs
Les réalisations
⇒ Expérience clients : validation des axes d’amélioration prioritaires, identification du dispositif de collecte à déployer et sélection des indicateurs de performance et de satisfaction.
⇒ Un dispositif de collecte adapté à chaque interaction : Évaluation et optimisation de l’expérience de nos clients avec la préparation de questionnaires envoyés à chaque étape des parcours utilisateurs.
- Des indicateurs de mesure de l’expérience pour guider le pilotage opérationnel et valider la progression du plan d’actions.
- Des indicateurs de mesure d’impact sur l’expérience client et la satisfaction (recommandation, Score NPS..)
- Une analyse partagée à l’ensemble du GRADeS et un traitement réalisé en transverse.
⇒ Les besoins métiers, fonctionnels ou incompréhensions de l’offre sont analysés et traités par le chef de produit et le service communication & marketing.
⇒ Les anomalies, demandes d’évolution, ou retours d’expérience concernant les produits et services sont consolidées et priorisées par le chef de produit / projet, suivies par le Delivery, traitées par le service assistance et une information est diffusée par le service communication. Une mise à jour des supports de formation pourra également être effectuée et diffusée.
⇒ Des sessions de formation et d’animation autour de la gestion et prise en charge de la relation client (éléments de langages, postures, présentation et accueil, prise de congé) sont dispensées à l’équipe du Centre de services. Objectif cible : l’excellence relationnelle.
⇒ Définition des processus de transfert et d’escalade afin d’alimenter un référentiel des processus. Référentiel partagé et intégré au sein des différents services concernés du GRADeS pour optimiser le délai de traitement des demandes d’assistance.
Quand nos utilisateurs deviennent des clients
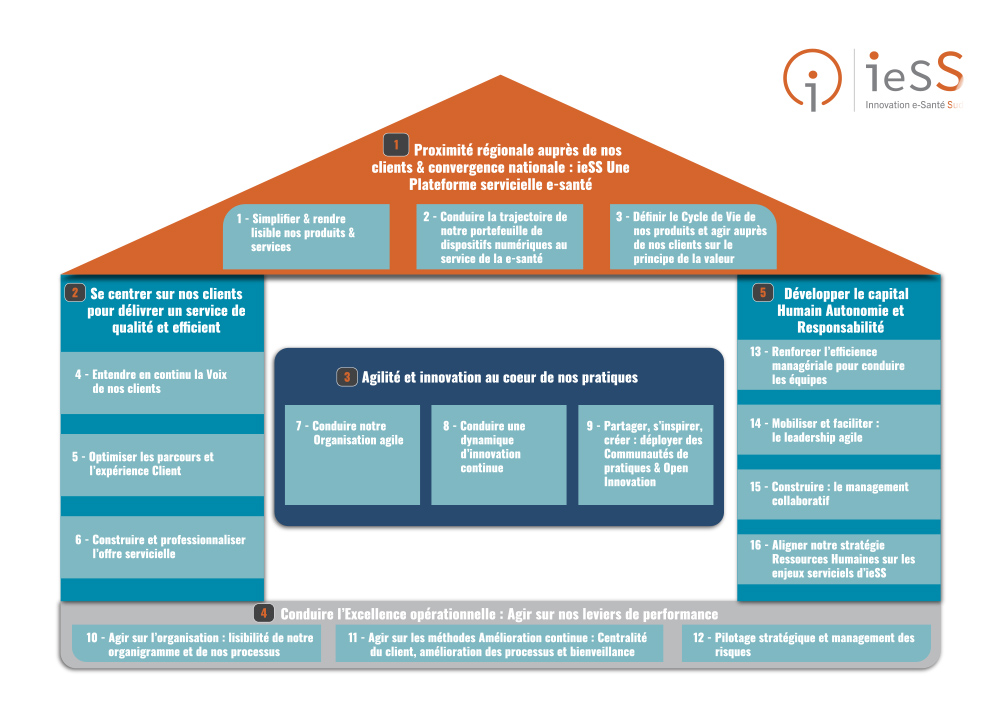
Une fonction Relation et Expérience client a été créée en Juillet 2020 dans le cadre des travaux concernant la nouvelle vision stratégique de ieSS qui vise à positionner l’usager au cœur de notre organisation. L’enjeu est de construire une plateforme servicielle en cohérence avec une proposition de valeurs fortes et alignées avec les attentes de nos membres.
Elle s’articule autour d’une volonté : évoluer d’une logique de structure à une logique de parcours.
⇒ 3 leviers ont été identifiés dans le cadre du déploiement :
- Penser Client : Cibler précisément ce que veulent nos clients
- Entendre la Voix de nos clients
- Traduire les attentes de nos clients en éléments mesurables
⇒ Les axes à développer autour de l’optimisation des parcours et de l’expérience client sont ainsi :
- Définir des parcours spécifiques clients (par catégorie clients / produits -services) afin de délivrer un service personnalisé sur-mesure basé sur l’usage.
- Développer et promouvoir la “culture client” pour raisonner “satisfaction client” et non “résolution de problèmes”.
⇒ Les 4 axes pour renforcer l’expérience et la satisfaction de l’usager :
- Promotion : offrir une meilleure compréhension et lisibilité des outils et de l’expertise du GRADeS
- Déploiement : offrir une meilleure écoute et un accompagnement optimum pour co-construire ensemble les solutions.
- Utilisation : assurer un usage optimum des produits et services par les usagers
- Assistance : offrir une assistance réactive et de qualité.
Le centre de services : point de contact stratégique avec les usagers
Au cœur de notre plateforme servicielle, il est le pivot central de l’expérience client. L’enjeu aujourd’hui n’est plus d’être en réaction aux dysfonctionnements, mais en anticipation et accompagnement auprès des clients.
3 axes au service de nos engagements clients :
- Mise en place d’une charte de bonnes pratiques portant sur les délais de réponse selon le niveau de criticité et la qualité de la relation
- Accompagnement à la résolution de problèmes de niveau 1 et 2 pour un gain de satisfaction optimal
- Mise en place d’enquêtes de satisfaction clients automatisées et suivi des indicateurs pour mesurer la performance et l’efficacité.












Exemple de reporting
Une équipe toujours à votre écoute

Véronique Bès

Véronique Bellin-Croyat

Mireille Guarise

Frédéric Simion

Christelle Terrier

Philippe Richoz

Sophie Guihard

Maryline Giraudo
Les Ressources humaines
La fonction Ressources Humaines (RH) a été créée en juillet 2019 en lien avec les travaux sur la nouvelle vision stratégique dans une démarche cohérente de transformation pour redonner du sens au travail et des valeurs aux projets.
Aussi, la création d’une fonction RH a pour objectif de modifier la posture des ressources humaines en passant d’une logique de gestion administrative vers une gestion anticipatrice et stratégique au cœur de laquelle se trouve le développement de notre capital humain.
En octobre 2019, une stratégie Ressources Humaines a été construite pour répondre aux objectifs RH tout en s’alignant aux enjeux serviciels du GIP ieSS.
L’année 2020 a été marquée par la construction et la mise en oeuvre d’une politique de management et de pilotage des ressources humaines ieSS autour de 4 leviers à développer :
- Attractivité et développement des compétences
- Reconnaissance au travail
- Qualité de vie au travail
- Organisation et contenu du travail
Et de 3 fondamentaux à consolider :
- Renforcer l’efficience et le leadership managérial pour conduire les équipes
- Conduire le changement
- Sécuriser et optimiser la fonction RH
Pour en savoir plus sur notre politique RH, rejoignez-nous sur notre site dédié !
La Performance interne
Juridique & DPO
Faits Marquants
En 2020, il y a eu une augmentation de la volumétrie des travaux liée notamment à la croissance du nombre de projets portés par le GRADeS et la préparation de la certification HDS.
Réalisations
- Mise en oeuvre, en lien avec le RSSI, d’une comitologie spécifique au SMSI (Système de Management de la Sécurité de l’Information) ;
- Pilotage juridique des travaux interrégionaux relatifs à la diffusion et à la conformité au RGPD de l’outil ViaTrajectoire ;
- Accompagnement de l’ARS et des PTA sur les aspects juridiques du projet de la continuité téléphonique régionale ;
- Accompagnement des PTA sur les aspects juridiques de la mise en conformité au RGPD ;
- Pilotage des travaux d’élaboration d’une offre de service régionale dans le domaine de la SSI et de la conformité au RGPD.
Résultats
- Les comités SMSI permettent d’accompagner et de sécuriser des démarches telles que, par exemple, le traitement des données, la gestion des habilitations, la gestion de la conformité au RGPD ;
- Les travaux juridiques portant sur l’outil ViaTrajectoire ont permis de définir les rôles et responsabilités des différents acteurs concernés par cet outil dans toutes les régions utilisatrices. Le contrat élaboré au cours de ces travaux a été diffusé dans toutes ces régions.
- Un contrat permettant de définir les conditions de la mise en œuvre de la permanence téléphonique assurée par les PTA a été élaboré ;
- Les supports d’information des patients nécessaires pour la conformité au RGPD des PTA ont été élaborés en lien avec les professionnels des PTA ;
- Une offre de services régionale dans le domaine de la SSI et de la conformité au RGPD a été élaborée. A cet effet, il a notamment été réalisé 25 ateliers et un séminaire impliquant les différents acteurs régionaux (GHT, Service de Santé des Armées, établissements privés, PTA, CPTS, établissements médico-sociaux, professionnels libéraux).
Gestion des achats et des marchés publics
Faits Marquants
Il y a eu une augmentation importante (par rapport aux années précédentes) du nombre de procédures de passation des marchés publics durant l’année 2020.
Réalisations
6 procédures de passation de marchés ont été mises en oeuvre:
- Mise en oeuvre du plan stratégique ;
- AMOA Réseau sécurisé régional de santé PACA ;
- Serveur régional d’identité ;
- Formation ;
- Solution de web conférence ;
- AMOA rédaction CGU de l’outil Tercovid (rédaction des CGU).
Résultats
- 5 procédures sont finalisées et la 6ème (marché de Formation) est actuellement en cours de finalisation.
Besoin d'une info ?
ieSS
GRIVES
PASQUAL
CAPSI